W ostatnich latach narasta zrozumienie, że osoby z ADHD mają istotnie wyższe ryzyko nadwagi i otyłości niż reszta populacji – zarówno w dzieciństwie, wieku nastoletnim, jak i w dorosłości. Mechanizmy tej zależności są wieloczynnikowe, obejmują neurobiologię, psychologię i styl życia, a temat jest wciąż niedoszacowany w świadomości społecznej. Poniższy artykuł stanowi przystępne, oparte na nauce podsumowanie tego zjawiska, z praktycznymi rekomendacjami dla osób z ADHD oraz ich rodzin i opiekunów.
Jak często ADHD idzie w parze z nadwagą i otyłością?
Dane epidemiologiczne wskazują, że zarówno dzieci, nastolatki, jak i dorośli z ADHD należą do grupy szczególnego ryzyka rozwoju otyłości. Wyniki największych badań populacyjnych pokazują, że:
- U dzieci z ADHD otyłość występuje nawet o 50% częściej niż u rówieśników bez tego zaburzenia.
- Nastolatki z nieleczonym ADHD mają otyłość prawie w 39%, podczas gdy ich rówieśnicy bez ADHD – w 30%. Leczenie farmakologiczne może ten trend niwelować.
- U dorosłych z ADHD nadwaga/otyłość dotyczy ok. 30%, a w grupie kontrolnej – niespełna 19%.
Tendencja ta dotyczy również osób dorosłych, których ADHD zostało zdiagnozowane dopiero po latach. Ryzyko otyłości u osób z rozpoznanym ADHD jest więc wyższe bez względu na wiek, płeć i rodzaj leczenia. Porównanie ilustruje poniższy wykres:
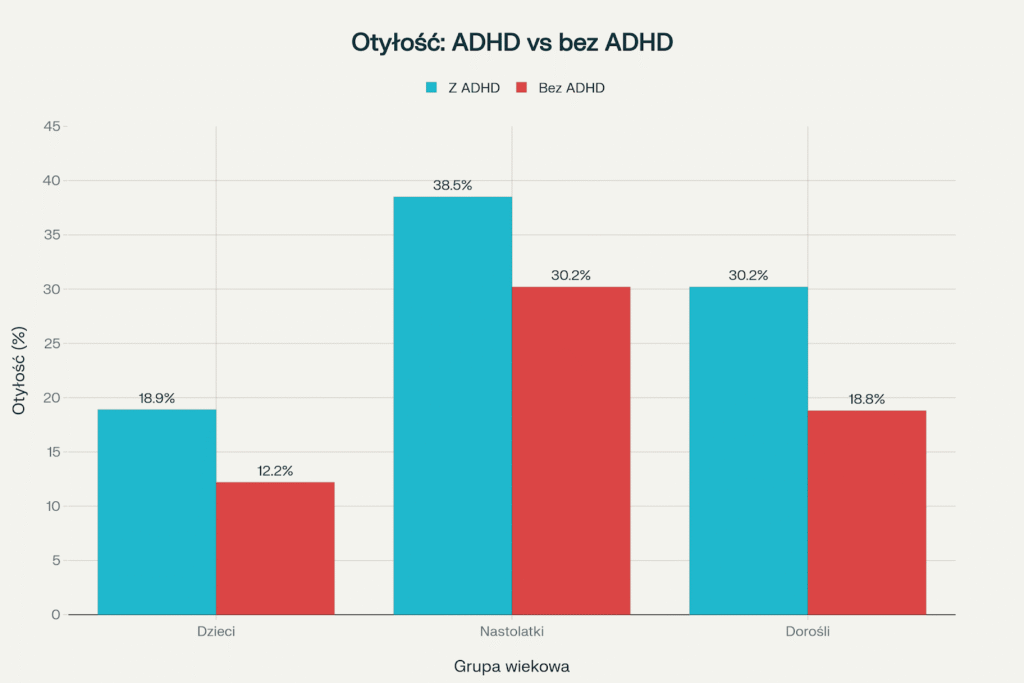
Porównanie częstości otyłości w populacjach z ADHD i bez ADHD (dzieci, nastolatki, dorośli)
Mechanizmy neurobiologiczne: winny układ dopaminowy
Jednym z kluczowych elementów łączących ADHD oraz otyłość jest zaburzone funkcjonowanie układu dopaminowego, który odpowiada za regulację układu nagrody, reakcję na przyjemność i motywację. Zarówno osoby z ADHD, jak i osoby z otyłością wykazują niższą aktywność tego układu w badaniach neurobiologicznych. W efekcie, osoby z ADHD:
- Są bardziej podatne na impulsywne sięganie po wysoko przetworzone jedzenie (słodycze, fast foody), które szybko dostarcza „nagrody” pod postacią przyjemności.
- Potrzebują natychmiastowej gratyfikacji i częściej poszukują stymulacji za pomocą jedzenia niż osoby neurotypowe.
- Impuls i trudność zatrzymania się przed zjedzeniem czegoś niezdrowego są mechanicznie i emocjonalnie powiązane z podstawowym zaburzeniem neurobiologicznym.
Impulsywność, obniżona kontrola oraz deregulacja mechanizmów nagrody w mózgu skutkują często nieuporządkowaną relacją z jedzeniem – od podjadania, przez napady objadania się, aż po uzależnienie od niektórych produktów.
Psychologia i codzienne nawyki, nie tylko biologia
Współwystępowanie otyłości z ADHD nie wyjaśnia się tylko biologią. Istotną rolę odgrywają:
- Impulsywność i trudności z planowaniem – osoby z ADHD mają trudność w planowaniu posiłków, robieniu zakupów i systematyczności, przez co łatwiej popadają w chaotyczne nawyki żywieniowe, podjadanie i pomijanie zdrowych posiłków.
- Jedzenie jako sposób na regulację emocji – ADHD często współistnieje z trudnościami w zarządzaniu emocjami (depresja, lęk, napięcie), co w praktyce sprzyja jedzeniu „na pocieszenie” czy ze stresu.
- Nieregularny tryb dnia, brak snu – osoby z ADHD często cierpią na zaburzenia snu, które wtórnie prowadzą do deregulacji hormonów sytości (leptyna) i głodu (grelina). Niedobór snu bezpośrednio napędza apetyt i ułatwia przybieranie na wadze.
Wśród osób otyłych z ADHD typowe są następujące nieprawidłowe wzorce jedzenia:
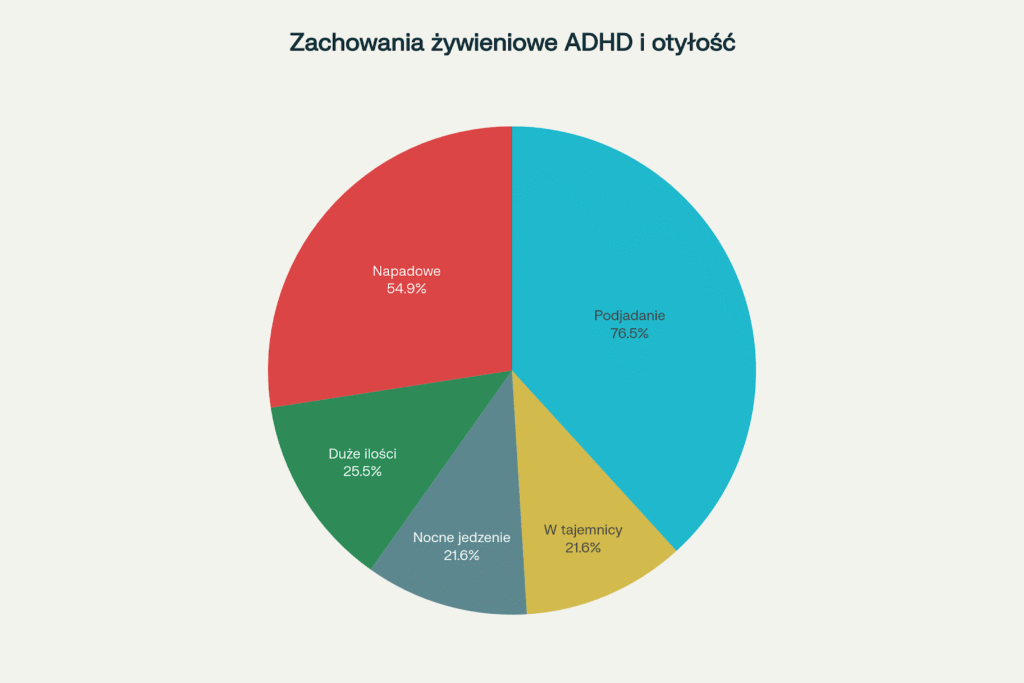
Rozkład typów nieprawidłowych zachowań żywieniowych u osób otyłych z ADHD
Farmakoterapia i leczenie niefarmakologiczne: jaka jest rola leczenia?
Farmakoterapia ADHD – stosowanie leków stymulujących (np. metylofenidat) oraz niestymulujących – wpływa na poprawę koncentracji, zmniejszenie impulsywności i może prowadzić do zahamowania apetytu oraz spadku masy ciała. Skutki wagi bywają jednak przemijające, a po zakończeniu kuracji u części osób waga wraca do poprzedniego poziomu. Odpowiednio prowadzona terapia pozwala też zmniejszyć zakres jedzenia impulsywnego i objadania się.
Najlepsze rezultaty osiąga się, łącząc leczenie farmakologiczne z terapią poznawczo-behawioralną (CBT) i psychoedukacją. Uczą one planowania posiłków, rozpoznawania emocji „głodu” i budowania trwałych zmian nawyków. Decyzję o leczeniu zawsze należy podejmować wspólnie z lekarzem psychiatrą doświadczonym w pracy z ADHD i zaburzeniami odżywiania, zwłaszcza że diagnoza ADHD w dorosłości często bywa opóźniona – dotyczy to zwłaszcza kobiet.
Płeć, wiek i indywidualne różnice: dlaczego kobiety są szczególnie narażone?
W ostatnich latach coraz więcej uwagi poświęca się specyfice ADHD u kobiet. W ich przypadku problem współistniejącej otyłości i zaburzeń odżywiania jest szczególnie nasilony z kilku powodów:
- U dziewcząt i kobiet ADHD często nie jest diagnozowane w dzieciństwie ze względu na maskowanie objawów i inne społeczne oczekiwania. Diagnoza i leczenie pojawiają się dopiero w dorosłości, kiedy problemy z wagą są już poważne.
- Kobiety częściej prezentują nie tyle nadpobudliwość ruchową, co przewlekłe napięcie, niepokój i trudności emocjonalne. Są bardziej podatne na bulimię i zespół kompulsywnego objadania się (BED), które jeszcze bardziej zwiększają ryzyko otyłości.
- Oprócz klasycznych trudności z planowaniem posiłków, kobiety z ADHD często doświadczają silnego poczucia wstydu i winy związanego z trudnościami z utrzymaniem prawidłowej masy ciała.
Co warto zapamiętać i jak działać?
ADHD to nie tylko zaburzenie uwagi, lecz także istotny czynnik ryzyka dla rozwoju nieprawidłowych nawyków żywieniowych i otyłości. Warto, by osoby z ADHD, ich rodziny i personel medyczny kierowali uwagę nie tylko na objawy psychiczne, ale też na codzienne nawyki żywieniowe, poziom aktywności i jakości snu. Wczesna edukacja, diagnostyka i objęcie terapią mogą znacząco obniżyć ryzyko powikłań zdrowotnych.
Najskuteczniejszą strategią jest połączenie farmakoterapii, wsparcia psychologicznego (CBT), psychoedukacji i usprawnienia codziennych nawyków. Samo powtarzanie diet i liczenie kalorii rzadko bywa skuteczne bez uwzględnienia podstawowych cech ADHD.
Podsumowanie
Związek między ADHD a otyłością to poważny, lecz niedoszacowany problem kliniczny i społeczny. Dogłębne rozumienie neurobiologicznych i psychologicznych podstaw tej relacji pozwala skuteczniej leczyć i wspierać osoby z ADHD – nie tylko w poprawie koncentracji, lecz także dbaniu o zdrowie fizyczne i lepszą jakość życia. Nie trzeba się wstydzić, tylko zrozumieć i szukać wielotorowego wsparcia, bo skuteczna profilaktyka i leczenie są możliwe!
Powyższy artykuł opiera się na rzetelnych badaniach klinicznych, przeglądach naukowych i wytycznych – nie zastępuje jednak osobistego kontaktu z lekarzem. Jeśli podejrzewasz u siebie ADHD, warto poszukać pomocy u psychiatry z doświadczeniem w leczeniu tego zaburzenia.